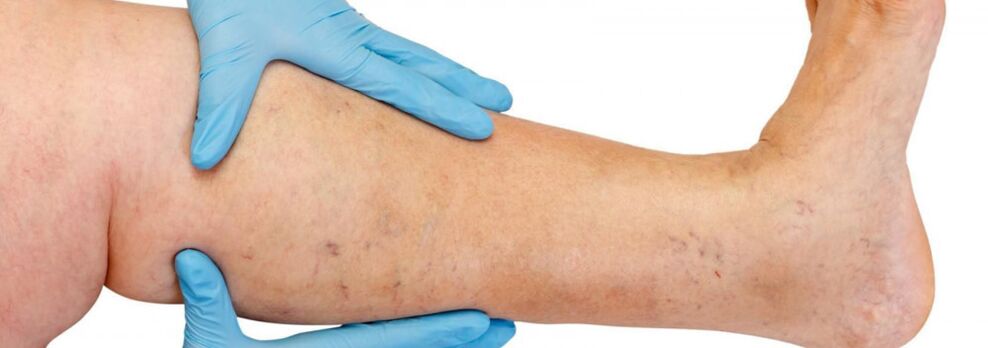
La structure anatomique du système veineux des membres inférieurs est caractérisée par une grande variabilité. La connaissance des caractéristiques individuelles de la structure du système veineux joue un rôle important dans l'évaluation des données de l'examen instrumental et dans le choix de la méthode de traitement correcte.
Les veines des membres inférieurs sont divisées en superficielles et profondes. Le système veineux superficiel des membres inférieurs part des plexus veineux des orteils, formant le réseau veineux du dos du pied et la voûte dorsale cutanée du pied. De là naissent les veines marginales médiale et latérale, qui passent respectivement dans les veines saphènes grande et petite. La grande veine saphène est la veine la plus longue du corps, elle contient de 5 à 10 paires de valvules et son diamètre normal est de 3 à 5 mm. Il prend naissance dans le tiers inférieur de la jambe, devant l'épicondyle médial, et s'élève dans le tissu sous-cutané de la jambe et de la cuisse. Au niveau de l'aine, la grande veine saphène se jette dans la veine fémorale. Parfois, la grande veine saphène de la cuisse et de la jambe peut être représentée par deux voire trois troncs. La petite veine saphène commence dans le tiers inférieur de la jambe, le long de sa surface latérale. Dans 25 % des cas, il se jette dans la veine poplitée au niveau de la fosse poplitée. Dans d'autres cas, la petite veine saphène peut s'élever au-dessus de la fosse poplitée et se jeter dans la grande veine saphène fémorale ou dans la veine profonde de la cuisse.
Les veines profondes du dos du pied commencent par les veines métatarsiennes dorsales du pied, qui se jettent dans l'arcade veineuse dorsale du pied, d'où le sang coule dans les veines tibiales antérieures. Au niveau du tiers supérieur de la jambe, les veines tibiales antérieure et postérieure fusionnent pour former la veine poplitée, située latéralement et légèrement en arrière de l'artère du même nom. Au niveau de la fosse poplitée, la petite veine saphène et les veines de l'articulation du genou se jettent dans la veine poplitée. La veine profonde de la cuisse se jette généralement dans la veine fémorale, 6 à 8 cm sous le pli inguinal. Au-dessus du ligament inguinal, ce vaisseau reçoit la veine épigastrique, la veine profonde entourant l'ilion, et passe dans la veine iliaque externe, qui se confond avec la veine iliaque interne au niveau de l'articulation sacro-iliaque. La veine iliaque commune appariée commence après la confluence des veines iliaques externes et internes. Les veines iliaques communes droite et gauche fusionnent pour former la veine cave inférieure. C'est un grand récipient sans valves, de 19 à 20 cm de long et de 0,2 à 0,4 cm de diamètre. La veine cave inférieure comporte des branches pariétales et viscérales à travers lesquelles le sang circule depuis les membres inférieurs, le bas du torse, les organes abdominaux et le petit bassin.
Les veines perforantes (communicantes) relient les veines profondes aux veines superficielles. La plupart d'entre eux possèdent des valvules situées suprafascialement et grâce auxquelles le sang passe des veines superficielles vers les veines profondes. Il existe des veines perforantes directes et indirectes. Les directs relient directement les réseaux veineux profonds et superficiels, les indirects se connectent indirectement, c'est-à-dire qu'ils s'écoulent d'abord dans la veine musculaire, qui se jette ensuite dans la veine profonde.
La grande majorité des veines perforantes proviennent d'affluents plutôt que du tronc de la grande veine saphène. Chez 90 % des patients, il existe une incompétence des veines perforantes de la face médiale du tiers inférieur de la jambe. Au bas de la jambe, on observe le plus souvent une incompétence des veines perforantes de Cockett, qui relient la branche postérieure de la grande veine saphène (veine de Léonard) aux veines profondes. Dans les tiers moyen et inférieur de la cuisse, il y a généralement 2 à 4 veines perforantes les plus permanentes (Dodd, Gunter), reliant directement le tronc de la grande veine saphène à la veine fémorale. Avec la transformation variqueuse de la petite veine saphène, on observe le plus souvent des veines communicantes incompétentes du tiers moyen, du tiers inférieur de la jambe et dans la zone de la malléole latérale.
Evolution clinique de la maladie
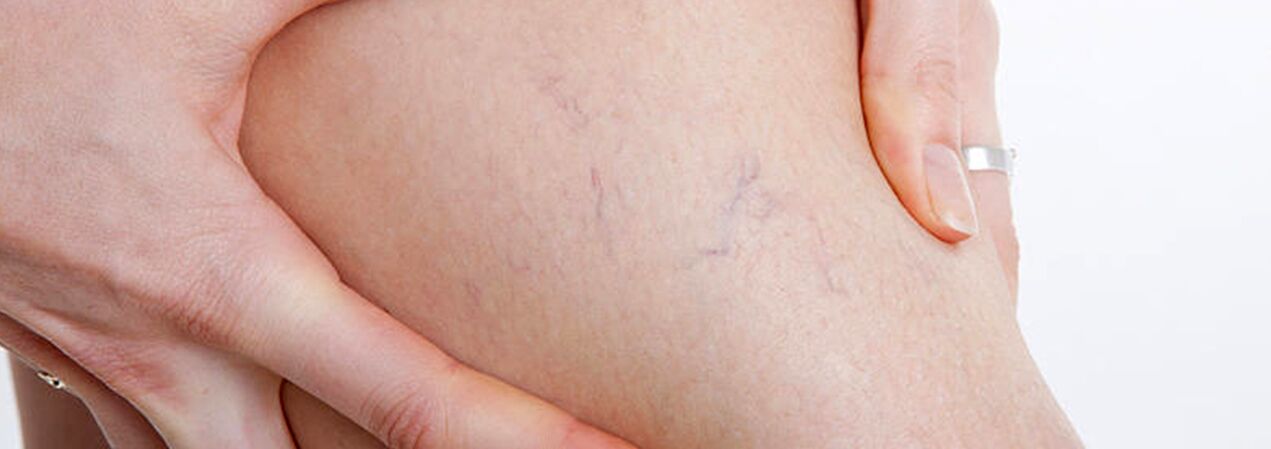
La plupart du temps, les varices surviennent dans le système de la grande veine saphène, moins souvent dans le système de la petite veine saphène, et commencent par les affluents du tronc veineux sur les jambes. L'évolution naturelle de la maladie au stade initial est assez favorable ; pendant les 10 premières années ou plus, hormis un défaut esthétique, les patients ne peuvent être gênés par rien. Par la suite, si un traitement n'est pas effectué à temps, des plaintes concernant une sensation de lourdeur, de fatigue dans les jambes et leur gonflement après une activité physique (longue marche, position debout) ou l'après-midi, surtout pendant la saison chaude, commencent à apparaître. La plupart des patients se plaignent de douleurs dans les jambes, mais après un interrogatoire détaillé, il est possible de révéler qu'il s'agit précisément d'une sensation de plénitude, de lourdeur et de plénitude dans les jambes. Même avec un repos court et une position élevée du membre, la sévérité des sensations diminue. Ce sont ces symptômes qui caractérisent l'insuffisance veineuse à ce stade de la maladie. Si l'on parle de douleur, il faut exclure d'autres causes (insuffisance artérielle des membres inférieurs, thrombose veineuse aiguë, douleurs articulaires, etc.). La progression ultérieure de la maladie, outre une augmentation du nombre et de la taille des veines dilatées, conduit à l'apparition de troubles trophiques, souvent dus à l'ajout de veines perforantes incompétentes et à l'apparition d'une insuffisance valvulaire des veines profondes.
En cas d'insuffisance des veines perforantes, les troubles trophiques se limitent à l'une quelconque des surfaces de la jambe (latérale, médiale, postérieure). Les troubles trophiques au stade initial se manifestent par une hyperpigmentation locale de la peau, puis un épaississement (induration) du tissu adipeux sous-cutané se produit jusqu'au développement de la cellulite. Ce processus se termine par la formation d'un défaut ulcéreux-nécrotique, qui peut atteindre un diamètre de 10 cm ou plus et s'étendre profondément dans le fascia. Le lieu typique d'apparition des ulcères trophiques veineux est la zone de la malléole médiale, mais la localisation des ulcères sur le bas de la jambe peut être différente et multiple. Au stade des troubles trophiques, de fortes démangeaisons et des brûlures apparaissent dans la zone touchée ; Certains patients développent un eczéma microbien. La douleur dans la zone de l'ulcère peut ne pas être exprimée, même si dans certains cas elle est intense. À ce stade de la maladie, la lourdeur et le gonflement de la jambe deviennent constants.
Diagnostic des varices
Il est particulièrement difficile de diagnostiquer le stade préclinique des varices, car un tel patient peut ne pas avoir de varices sur les jambes.
Chez ces patients, le diagnostic de varices des jambes est rejeté par erreur, bien qu'il existe des symptômes de varices, des indications selon lesquelles le patient a des proches souffrant de cette maladie (prédisposition héréditaire) et des données échographiques sur les changements pathologiques initiaux du système veineux.
Tout cela peut entraîner le non-respect des délais pour un début optimal du traitement, la formation de modifications irréversibles de la paroi veineuse et le développement de complications très graves et dangereuses des varices. Ce n'est que lorsque la maladie est reconnue à un stade préclinique précoce qu'il devient possible de prévenir les modifications pathologiques du système veineux des jambes grâce à un effet thérapeutique minimal sur les varices.
Éviter divers types d'erreurs de diagnostic et poser un diagnostic correct n'est possible qu'après un examen approfondi du patient par un spécialiste expérimenté, une interprétation correcte de toutes ses plaintes, une analyse détaillée de l'histoire de la maladie et le maximum d'informations possibles sur l'état du système veineux des jambes obtenues à l'aide des équipements les plus modernes (méthodes de diagnostic instrumentales).
Un balayage recto verso est parfois effectué pour déterminer l'emplacement exact des veines perforantes, identifiant le reflux veino-veineux dans un code couleur. En cas d'insuffisance des vannes, leurs vannes cessent de se fermer complètement lors des manœuvres Valsava ou des tests de compression. L'insuffisance valvulaire entraîne l'apparition d'un reflux veino-veineux, haut, par la jonction saphéno-fémorale incompétente, et faible, par les veines perforantes incompétentes de la jambe. Grâce à cette méthode, il est possible d'enregistrer le flux sanguin inverse à travers les feuillets prolapsus d'une valvule incompétente. C'est pourquoi le diagnostic est multi-étapes ou multi-niveaux. En situation normale, le diagnostic est posé après un diagnostic échographique et un examen par un phlébologue. Toutefois, dans les cas particulièrement difficiles, l’examen doit être réalisé par étapes.
- Dans un premier temps, un examen et un interrogatoire approfondis sont réalisés par un chirurgien phlébologue ;
- si nécessaire, le patient est envoyé pour des méthodes de recherche instrumentales complémentaires (angioscanner duplex, phléboscintigraphie, lymphoscintigraphie) ;
- les patients atteints de maladies concomitantes (ostéochondrose, eczéma variqueux, insuffisance lymphoveineuse) se voient proposer des consultations avec des consultants spécialisés de premier plan dans ces maladies) ou des méthodes de recherche supplémentaires ;
- tous les patients nécessitant une intervention chirurgicale sont consultés au préalable par le chirurgien opérateur et, si nécessaire, par un anesthésiste.
Traitement
Le traitement conservateur est indiqué principalement chez les patients présentant des contre-indications au traitement chirurgical : en raison de leur état général, avec une légère dilatation des veines n'entraînant qu'un inconvénient esthétique, ou en cas de refus d'une intervention chirurgicale. Le traitement conservateur vise à prévenir le développement ultérieur de la maladie. Dans ces cas, il faut conseiller aux patients de panser la surface affectée avec un bandage élastique ou de porter des bas élastiques, de placer périodiquement leurs jambes en position horizontale et d'effectuer des exercices spéciaux pour le pied et le bas de la jambe (flexion et extension des articulations de la cheville et du genou) pour activer la pompe musculo-veineuse. La compression élastique accélère et améliore le flux sanguin dans les veines profondes de la cuisse, réduit la quantité de sang dans les veines saphènes, prévient la formation d'œdème, améliore la microcirculation et aide à normaliser les processus métaboliques dans les tissus. Le pansement doit commencer le matin, avant de sortir du lit. Le bandage est appliqué avec une légère tension des orteils jusqu'à la cuisse, avec la prise obligatoire du talon et de l'articulation de la cheville. Chaque tour suivant du bandage doit chevaucher le précédent de moitié. Il est recommandé d'utiliser des tricots médicaux certifiés avec sélection individuelle du degré de compression (de 1 à 4). Les patients doivent porter des chaussures confortables à semelles dures et à talons bas, éviter de rester debout longtemps, de faire des travaux physiques pénibles et de travailler dans des zones chaudes et humides. Si, en raison de la nature de l'activité professionnelle, le patient doit rester assis pendant une longue période, les jambes doivent être placées dans une position surélevée en plaçant sous les pieds un support spécial de la hauteur requise. Il est conseillé de marcher un peu toutes les 1 à 1,5 heures ou de se tenir sur la pointe des pieds 10 à 15 fois. Les contractions des muscles du mollet qui en résultent améliorent la circulation sanguine et augmentent le débit veineux. Pendant le sommeil, vos jambes doivent être placées en position surélevée.
Il est conseillé aux patients de limiter leur consommation d'eau et de sel, de normaliser leur poids corporel et de prendre périodiquement des diurétiques et des médicaments qui améliorent le tonus veineux. Selon les indications, des médicaments sont prescrits pour améliorer la microcirculation dans les tissus. Pour le traitement, il est recommandé d'utiliser des anti-inflammatoires non stéroïdiens.
La physiothérapie joue un rôle important dans la prévention des varices. Pour les formes simples, les procédures à l'eau sont utiles, en particulier la natation, les bains de pieds chauds (pas plus de 35°) avec une solution de sel de table à 5-10 %.
Sclérothérapie par compression
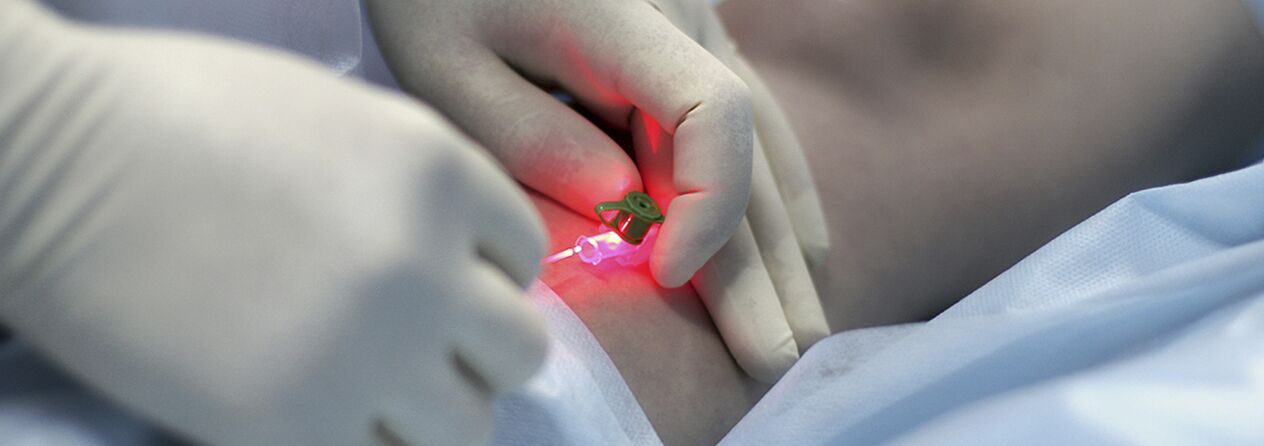
Les indications du traitement par injection (sclérothérapie) pour les varices sont encore débattues. La méthode consiste à introduire un agent sclérosant dans la veine dilatée, à sa compression ultérieure, à sa désolation et à sa sclérose. Les médicaments modernes utilisés à ces fins sont tout à fait sûrs, c'est-à-dire qu'ils ne provoquent pas de nécrose de la peau ou du tissu sous-cutané lorsqu'ils sont administrés par voie extravasculaire. Certains spécialistes utilisent la sclérothérapie pour presque toutes les formes de varices, tandis que d'autres rejettent complètement cette méthode. Très probablement, la vérité se situe quelque part entre les deux, et il est logique que les jeunes femmes aux premiers stades de la maladie utilisent la méthode de traitement par injection. La seule chose est qu'il faut les avertir de la possibilité de rechute (plus élevée qu'en cas d'intervention chirurgicale), de la nécessité de porter constamment un bandage compressif de fixation pendant une longue période (jusqu'à 3 à 6 semaines) et de la probabilité que plusieurs séances soient nécessaires pour une sclérose complète des veines.
Le groupe de patients présentant des varices devrait inclure les patients présentant des télangiectasies (« veines en araignée ») et une dilatation du maillage des petites veines saphènes, car les causes du développement de ces maladies sont identiques. Dans ce cas, en plus de la sclérothérapie, vous pouvez également coagulation percutanée au laser, mais seulement après avoir exclu les dommages aux veines profondes et perforantes.
Coagulation percutanée au laser (PLC)
Il s'agit d'une méthode basée sur le principe de photocoagulation sélective (photothermolyse), basée sur l'absorption différente de l'énergie laser par diverses substances présentes dans l'organisme. Une particularité de la méthode réside dans le caractère sans contact de cette technologie. La tête de focalisation concentre l'énergie dans un vaisseau sanguin de la peau. L'hémoglobine dans le vaisseau absorbe sélectivement les faisceaux laser d'une certaine longueur d'onde. Sous l'action d'un laser, la destruction de l'endothélium se produit dans la lumière du vaisseau, ce qui conduit au collage des parois du vaisseau.
L'efficacité de la PLK dépend directement de la profondeur de pénétration du rayonnement laser : plus le vaisseau est profond, plus la longueur d'onde doit être longue, la PLK a donc des indications plutôt limitées. Pour les vaisseaux d'un diamètre supérieur à 1,0-1,5 mm, la microsclérothérapie est la plus efficace. Compte tenu de la répartition étendue et ramifiée des varicosités sur les jambes et du diamètre variable des vaisseaux, une méthode de traitement combinée est actuellement activement utilisée : dans un premier temps, une sclérothérapie des veines d'un diamètre supérieur à 0,5 mm est réalisée, puis un laser est utilisé pour éliminer les « étoiles » restantes d'un diamètre plus petit.
La procédure est pratiquement indolore et sûre (le refroidissement de la peau et les anesthésiques ne sont pas utilisés), car la lumière de l'appareil appartient à la partie visible du spectre et la longueur d'onde de la lumière est conçue pour que l'eau dans les tissus ne bout pas et que le patient ne soit pas brûlé. Pour les patients présentant une sensibilité élevée à la douleur, l'application préalable d'une crème à effet anesthésique local est recommandée. L'érythème et l'enflure disparaissent en 1 à 2 jours. Après le cours, pendant environ deux semaines, certains patients peuvent ressentir un assombrissement ou un éclaircissement de la zone de peau traitée, qui disparaît ensuite. Chez les personnes à la peau claire, les changements sont presque imperceptibles, mais chez les patients à la peau foncée ou au bronzage intense, le risque d'une telle pigmentation temporaire est assez élevé.
Le nombre de procédures dépend de la complexité du cas - les vaisseaux sanguins sont à différentes profondeurs, les lésions peuvent être mineures ou occuper une surface assez grande de la peau, mais généralement pas plus de quatre séances de thérapie au laser (5 à 10 minutes chacune). Le résultat maximum en si peu de temps est obtenu grâce à la forme « carrée » unique de l'impulsion lumineuse de l'appareil ; il augmente son efficacité par rapport à d'autres appareils, réduisant également le risque d'effets secondaires après la procédure.
Traitement chirurgical
La chirurgie est la seule méthode de traitement radicale pour les patients souffrant de varices des membres inférieurs. Le but de l'opération est d'éliminer les mécanismes pathogénétiques (reflux veino-veineux). Ceci est réalisé en retirant les principaux troncs de la grande et de la petite veine saphène et en ligaturant les veines communicantes incompétentes.
Le traitement chirurgical des varices a une histoire centenaire. Auparavant, et de nombreux chirurgiens le font encore, de grandes incisions le long des varices et une anesthésie générale ou rachidienne étaient utilisées. Les traces laissées après une telle « mini-phlébectomie » resteront un souvenir permanent de l'opération. Les premières opérations sur les veines (selon Schade, selon Madelung) étaient si traumatisantes que leurs dommages dépassaient ceux des varices.
En 1908, le chirurgien américain Babcock invente une méthode d'extraction des veines sous-cutanées à l'aide d'une sonde métallique rigide munie d'une olive. Sous une forme améliorée, cette méthode chirurgicale pour éliminer les varices est encore utilisée dans de nombreux hôpitaux publics. Les varices sont retirées à l'aide d'incisions séparées, comme suggéré par le chirurgien Narat. Ainsi, la phlébectomie classique est appelée méthode Babcock-Narat. La phlébectomie selon Babcock-Narat présente des inconvénients - de grandes cicatrices après la chirurgie et une sensibilité cutanée altérée. La capacité de travail est réduite pendant 2 à 4 semaines, ce qui rend difficile pour les patients d'accepter un traitement chirurgical des varices.
Les phlébologues ont développé une technologie unique pour traiter les varices en une journée. Les cas complexes sont opérés grâce à technologie combinée. Les principaux gros troncs variqueux sont éliminés par stripping par inversion, ce qui implique une intervention minimale grâce à des mini-incisions (de 2 à 7 mm) de la peau, qui ne laissent pratiquement aucune cicatrice. L’utilisation d’une technique mini-invasive implique un traumatisme tissulaire minime. Le résultat de cette opération est l’élimination des varices avec un excellent résultat esthétique. Le traitement chirurgical combiné est réalisé sous anesthésie totale intraveineuse ou rachidienne, avec une durée d'hospitalisation maximale d'un jour.
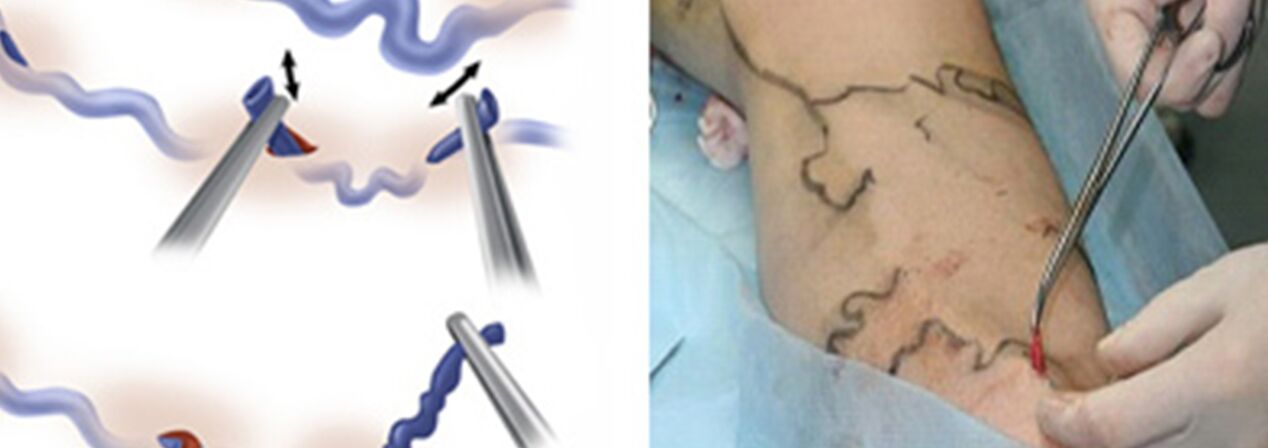
Le traitement chirurgical comprend :
- Crossectomie - traversée de l'endroit où le tronc de la grande veine saphène se jette dans le système veineux profond ;
- Le stripping consiste à retirer un fragment de varice. Seule la varice est supprimée, et non la totalité (comme dans la version classique).
En fait miniphlébectomie a remplacé la technique Narat pour éliminer les affluents variqueux des veines principales. Auparavant, des incisions cutanées de 1 à 2 à 5 à 6 cm étaient pratiquées le long des varices, à travers lesquelles les veines étaient isolées et retirées. Le désir d'améliorer le résultat esthétique de l'intervention et de pouvoir retirer les veines non pas par des incisions traditionnelles, mais par des mini-incisions (ponctions), a obligé les médecins à développer des outils qui leur permettent de faire presque la même chose avec un défaut cutané minime. C'est ainsi qu'apparaissent des ensembles de « crochets » de phlébectomie de différentes tailles et configurations et des spatules spéciales. Et au lieu d'un scalpel ordinaire, des scalpels à lame très étroite ou des aiguilles d'un diamètre assez grand ont commencé à être utilisés pour percer la peau (par exemple, une aiguille utilisée pour prélever du sang veineux pour analyse d'un diamètre de 18G). Idéalement, la marque d'une piqûre avec une telle aiguille est pratiquement invisible après un certain temps.
Certaines formes de varices sont traitées en ambulatoire sous anesthésie locale. Un traumatisme minime lors de la miniphlébectomie, ainsi qu'un faible risque d'intervention, permettent de réaliser cette opération en hôpital de jour. Après une observation minimale à la clinique après l'intervention chirurgicale, le patient peut être renvoyé chez lui par lui-même. En période postopératoire, un mode de vie actif est maintenu, la marche active est encouragée. L'incapacité temporaire de travail ne dure généralement pas plus de 7 jours, après quoi il est possible de commencer à travailler.
Quand utilise-t-on la microphlébectomie ?
- Lorsque le diamètre des troncs variqueux de la grande ou de la petite veine saphène est supérieur à 10 mm ;
- Après avoir souffert d'une thrombophlébite des principaux troncs sous-cutanés ;
- Après recanalisation des troncs après d'autres types de traitement (EVLT, sclérothérapie) ;
- Élimination de très grosses varices individuelles.
Il peut s'agir d'une opération indépendante ou faire partie d'un traitement combiné des varices, associé au traitement des veines au laser et à la sclérothérapie. Les tactiques d’utilisation sont déterminées individuellement, en tenant toujours compte des résultats de l’échographie duplex du système veineux du patient. La microphlébétomie est utilisée pour enlever les veines de divers endroits qui ont changé pour diverses raisons, y compris sur le visage. Le professeur Varadi de Francfort a développé ses instruments pratiques et formulé les postulats de base de la microphlébectomie moderne. La méthode de phlébectomie Varadi permet d’obtenir d’excellents résultats esthétiques sans douleur ni hospitalisation. C'est un travail très minutieux, presque bijoutier.
Après une chirurgie veineuse
La période postopératoire après la phlébectomie « classique » habituelle est assez douloureuse. Parfois, de gros hématomes sont préoccupants et un gonflement se produit. La cicatrisation des plaies dépend de la technique chirurgicale du phlébologue ; il y a parfois une fuite de lymphe et une formation à long terme de cicatrices visibles ; souvent, après une phlébectomie majeure, il reste une perte de sensibilité au niveau du talon.
En revanche, après une miniphlébectomie, les plaies ne nécessitent pas de suture, puisqu'il s'agit uniquement de piqûres, il n'y a pas de douleur et aucune lésion des nerfs cutanés n'a été observée en pratique. Cependant, de tels résultats de phlébectomie ne sont obtenus que par des phlébologues très expérimentés.























